精神疾患で障害年金を申請する際、多くの受給希望者が直面する最大の壁が「診断書の内容が実態よりも軽く書かれてしまう」という問題です。
ご本人は日々、起き上がることもままならないほどの苦しさを抱えているのに、医師が作成した診断書を見ると「日常生活は概ね自立している」といった評価になってしまっている。
これでは、本来受給できるはずの等級が認められず、不支給や低い等級に甘んじることになりかねません。
なぜ、このような情報のギャップが生まれてしまうのでしょうか。
そして、どうすれば「自宅での本当の姿」を医師に正しく伝え、適切な評価を受けることができるのでしょうか。
今回は、障害年金の審査において等級を左右する「日常生活能力」に焦点を当て、その評価を適正に受けるための3つのステップを、実務を担う社労士の視点から詳しく解説します。
精神疾患の等級を左右する「日常生活能力」とは何か
精神疾患の障害年金において、審査側が最も注目するのは「病名」そのものではありません。
「その病気の影響で、日常生活にどれほどの制限が生じているか」という実態です。
この実態を評価する指標が「日常生活能力」です。
診断書裏面の「7つの判定項目」と審査の仕組み
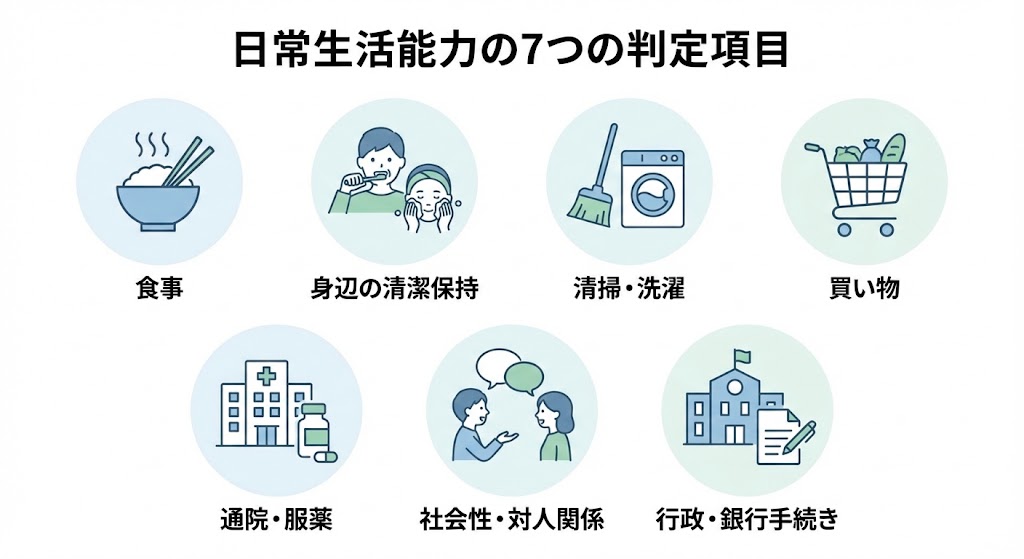
精神疾患用の診断書(様式第120号の4)の裏面には、「日常生活能力の判定」という非常に重要な欄があります。
ここでは、以下の7つの項目について、医師が4段階(できる、概ねできる、助言や指導があればできる、できない)で評価を行います。
- 適切な食事: 献立を考え、調理し、後片付けまで一連の動作ができるか。栄養バランスを考慮できるか。
- 身のまわりの清潔保持: 入浴、着替え、洗面、歯磨き、爪切りなどが自発的にできるか。
- 金銭管理と買い物: 計画的に金銭を使い、日常生活に必要な買い物ができるか。
- 通院と服薬: 決められた日に通院し、薬を正しく服用し、副作用を医師に伝えられるか。
- 対人関係・意思伝達: 他者と円滑に交流し、自分の意思を相手に正確に伝えられるか。
- 身辺の安全保持・危機の回避: 刃物や火の不始末などの危険を避け、緊急時に適切に対応できるか。
- 社会性: 銀行や役所の手続き、公共施設(図書館や電車)を一人で利用できるか。
これら一つひとつの項目の評価が、審査の土台となります。
「病名」よりも「生活の制限度」が重視される理由
「うつ病だから2級」「統合失調症だから1級」といった決まりはありません。
たとえ深刻な病名がついていたとしても、診断書の判定欄で「概ねできる(自立)」にチェックが入っていれば、国は「障害の状態は軽い」と判断します。
逆に、症状そのものは一見落ち着いているように見えても、上記の7項目において「家族の多大なサポートがなければ生活が立ち行かない」という判定であれば、高い等級が認められる可能性が高まります。
障害年金はあくまで「生活を支えるための制度」だからです。
認定基準のガイドラインと「判定・程度」の組み合わせ
国は審査の公平性を保つため、「精神の障害に係る等級判定ガイドライン」を定めています。
ここでは、前述した7項目の平均点と、全体を5段階で評価する「日常生活能力の程度」をクロスさせた判定表を用いて、おおよその目安(等級)を導き出します。
つまり、この7項目の評価が一段階ズレるだけで、受給できる金額が年間数十万円変わる、あるいは受給そのものができなくなるという、極めてシビアな仕組みになっているのです。
なぜ医師は「実態より軽い」診断書を書いてしまうのか
医師が悪意を持って診断書を軽く書くことはまずありません。
しかし、診察室という限られた空間と時間の中では、どうしても「情報の不一致」が起きてしまいます。
診察室という「非日常」で見せてしまう適応能力
患者様は医師の前では無意識に「しっかりした自分」を見せようとしてしまうものです。
外出のために身なりを整え、医師の質問にハキハキと答え、社会的なマナーを守って診察を受ける。
医師は、その「診察室で見せている姿」をベースに判断します。
「今日もしっかり歩いて来られたし、会話もスムーズだ。身なりも整っているから、清潔保持もできているだろう」と判断してしまうのです。
しかし、その診察に来るために、本人が数日前からエネルギーを溜め込み、帰宅後は一歩も動けなくなるほどの疲弊をしていることまでは、医師には見えません。
「大丈夫です」に隠された無意識の過小評価
診察の冒頭で「最近はどうですか?」と聞かれ、つい反射的に「変わりありません」「大丈夫です」と答えてしまうことはありませんか。
これは、自分の弱みを認めたくない心理や、医師に心配をかけたくないという配慮、あるいは自分の状態を客観的に把握できない「病識」の欠如が原因かもしれません。
しかし、医師にとって「大丈夫」という言葉は、「日常生活に大きな支障はない」という意味としてカルテに記録されます。
本人の主観的な「頑張ればできる」という感覚が、制度上の「(援助なしで)できる」という評価に変換されてしまうのです。
短時間の診察では見えない「暮らしの空白」
精神科や心療内科の診察時間は、一人あたり数分から十数分程度であることがほとんどです。
医師はこの短い時間で、薬の調整や体調の確認を行わなければなりません。
「昨日、何を食べましたか?」「お風呂には何日おきに入っていますか?」「公共料金の支払いは滞っていませんか?」といった日常生活の細かな部分まで医師が尋ねる時間は、物理的に存在しません。
あなたが自分から話さない限り、自宅での「暮らしの空白」は医師にとって未知の領域のままなのです。
実態を正しく伝えるための最強ツール「日常生活のメモ」

医師に「本当の姿」を理解してもらうためには、口頭での説明だけでなく、視覚的に訴える「日常生活のメモ」を作成することが最も効果的です。
以下の3つのステップで進めてみましょう。
ステップ1:7項目に沿った「具体的なできないこと」の整理
まずは、診断書の7つの判定項目をノートの左側に書き出し、右側に現在の実態を書き込みます。
この時、「掃除ができない」といった抽象的な書き方ではなく、「何が、どのように、なぜできないのか」を掘り下げます。
食事:
「包丁を持つのが怖くて料理ができない。家族が買ってきたコンビニ弁当を、パックのまま食べている」
服薬:
「飲み忘れが頻繁にあり、家族がカレンダーにセットして、目の前で飲むのを確認してもらわないと飲めない」
このように、具体的な状況を書き出します。
ステップ2:抽象的な表現を排した「エピソード」の言語化
審査側に伝わるのは、感情の訴えよりも、客観的な「エピソード」です。
「対人関係が苦手です」と書くよりも、
「近所の人とすれ違うのが怖くて、カーテンを閉め切って生活している。」
「インターホンが鳴ってもパニックになり、出ることができない」
と書く方が、制限の重さが伝わります。
また、「1日中寝ている」のであれば、「週に5日は1日のうち20時間を布団の中で過ごし、食事やトイレ以外で起き上がることができない」というように、頻度や時間を数字で添えると、情報の客観性が一気に増します。
ステップ3:多忙な医師に負担をかけない「メモの渡し方」のマナー
せっかく作成したメモも、何ページにもわたる長文では、医師も読む時間がありません。
分量:
A4用紙1枚程度に簡潔にまとめる。
構成:
診断書の項目ごとに見出しをつけ、一目で内容が分かるようにする。
タイミング:
診察の冒頭で「診断書の参考にしていただきたくて、家での様子をメモにまとめてきました。お手すきの際にご確認いただけますか?」と謙虚に渡します。
医師を「評価する人」ではなく、「自分の生活を守るためのパートナー」として信頼し、協力をお願いする姿勢が、最良の結果を引き出します。
社労士のアドバイス:情報の「客観性」を高めるポイント
私たち社労士が、精神疾患の申請サポートにおいて最も力を入れ、かつ「ここが受給の分かれ目だ」と確信しているポイントがあります。
それは、ご本人やご家族が抱いている「主観的な認識」と、社会的な基準に照らした「客観的な実態」のズレを修正することです。
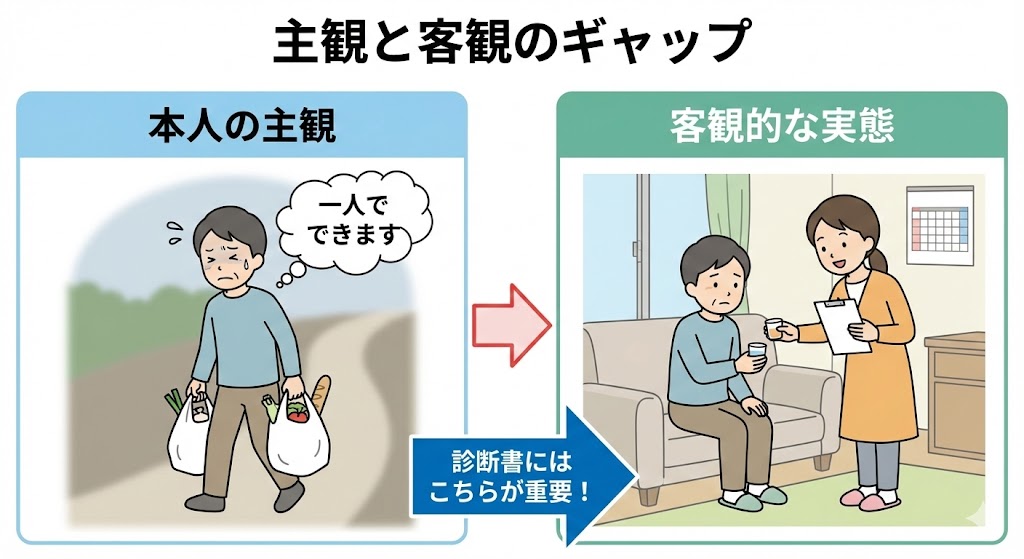
「一人でできている」という主観と「援助ありきの自立」の違い
ご本人に「一人で買い物に行けますか?」と尋ねると、「はい、行けます」と答えられることがよくあります。
しかし、詳しくヒアリングを行うと、「家族にリストを書いてもらい、空いている時間帯を狙って、セルフレジのある店にだけ行く。もし店員に話しかけられたらパニックになるので、それ以外は行けない」という実情が見えてきます。
ご本人にとっては「なんとか買い物に行けている」ので「できる」という回答になりますが、障害年金の基準では、これは「家族の援助や、特定の環境設定がなければ遂行できない状態」であり、「(単独では)できない」と評価されるべきものです。
この「できているつもり」という主観が診断書にそのまま乗ってしまうことこそが、不当に低い評価を生む最大の原因なのです。
家族や支援者の視点を取り入れ、多角的に実態を捉える
ご本人は「自分一人で生活できている」と思っていても、同居のご家族から見れば「ゴミ出しも、洗濯も、役所の手続きも、全部私たちが代わりにやっている。本人は寝ているだけ」ということが多々あります。
また、ご本人が「お風呂に入っている」と言っても、家族から見れば「1週間に1回しか入っていない」ということもあります。
精神疾患においては、ご本人が自分の状態を正確に認識できていないこと自体が「障害の一部」であるケースも多いのです。
家族やヘルパー、支援員といった第三者から見た「困りごと」や「サポートの内容」を収集し、メモに反映させることは、情報の信頼性を担保するために不可欠です。
社労士が「言語化」によって埋める、本人と医師の認識のズレ
私たち社労士の役割は、ご本人やご家族が言葉にできない、あるいは「当たり前」だと思い込んでいる生活上の制限を、プロの視点で拾い上げることです。
「この方のこの行動は、制度上は『著しい制限』に該当する」という確信を持ち、それを医師が診断書に書き込みやすい形に言語化する。
主観的な苦しさを、審査官が納得せざるを得ない客観的な事実にまで昇華させること。
この「翻訳作業」こそが、適正な等級を勝ち取るための核心部分であり、私たちが最も熱量を持って、かつ緻密に取り組んでいるポイントです。
「自分一人でできる」という思い込みの裏にある「限界」を医師に正しく伝えることが、何よりの申請サポートなのです。
💡あわせて読みたい関連記事
【統合失調症】受給の鍵は「日常生活の困難さ」診断書に正しく反映すべき項目とは?
精神疾患の中でも、特に生活実態が重要視される統合失調症。
診断書のどの項目がどのように審査に影響するのか、具体的なチェックポイントを詳しく解説しています。
障害年金の申請で病院に伝えておくべきこととは?診断書依頼前の準備ポイント
医師に診断書を依頼する前に、どのような準備をしておくべきか。
初診日の確認から生活状況の整理まで、スムーズな依頼のために欠かせない事前準備についてまとめています。
まとめ:あなたの「本当の困りごと」を診断書に乗せるために
精神疾患の障害年金は、身体障害のように数値や画像で「ここが悪い」と示すことができません。
だからこそ、日々の生活の中にある「できないこと」「助けが必要なこと」を、いかに丁寧に、かつ客観的に医師へ届けるかがすべてを決めます。
「診察室ではうまく話せない」
「自分の苦しさをどう説明すればいいか分からない」
そう感じるのは、あなたが病気と懸命に向き合っている証拠です。
その「うまく伝えられない部分」を補い、正しい評価へと導くために、日常生活メモの作成や専門家の活用を検討してみてください。
観音寺・丸亀など香川県内、そして中四国エリアで、「今の診断書で本当に大丈夫だろうか」と不安を抱えている方。
私たちは、あなたの主観的な苦しさを、国に届く客観的な言葉へと変えるお手伝いをいたします。
あなたの本当の困りごとが正しく評価され、適切なサポートを受けられるようになるまで、私たちは全力で寄り添い続けます。





